Behandlung von Bulimie
Bulimie kann schwere und lebensbedrohliche medizinische Komplikationen verursachen, wie Elektrolytstörungen, Herzprobleme (von unregelmäßigem Herzschlag bis Herzinsuffizienz), Karies, Zahnfleischerkrankungen, gastroösophagealen Reflux und Verdauungsprobleme.
Bulimie tritt auch häufig zusammen mit depressiven Störungen und Angststörungen auf. Es kann auch zusammen mit Substanzkonsum und Persönlichkeitsstörungen auftreten. Und es besteht ein erhöhtes Selbstmordrisiko.
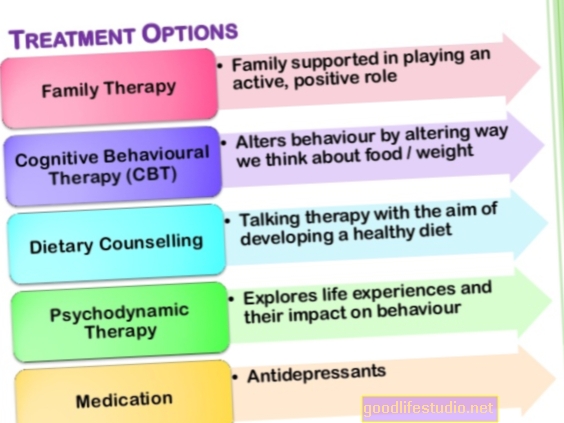
Obwohl Bulimie eine schwere Krankheit ist, kann sie erfolgreich behandelt werden, und die Menschen erholen sich vollständig. Die Behandlung der Wahl für Kinder und Erwachsene ist Psychotherapie. Medikamente können hilfreich sein, sollten aber niemals als alleinige Intervention angeboten werden. Während eine ambulante Behandlung normalerweise bevorzugt wird, erfordern einige Personen mit Bulimie möglicherweise intensivere Eingriffe.
Psychotherapie
Die Psychotherapie ist die Grundlage der Bulimiebehandlung. Für Kinder und Jugendliche mit Bulimie empfehlen die Richtlinien und Forschungsergebnisse zur Behandlung von Essstörungen die Verwendung einer familienbasierten Behandlung für Bulimia nervosa bei Jugendlichen (FBT-BN). Dies umfasst normalerweise 18 bis 20 Sitzungen über 6 Monate. Bei FBT-BN spielen Eltern eine wichtige Rolle bei der Behandlung. Der Therapeut hilft den Eltern und dem Kind, eine kollaborative Beziehung aufzubauen, um regelmäßige Essgewohnheiten zu schaffen und das Ausgleichsverhalten zu reduzieren. In späteren Phasen der FBT-BN unterstützen der Therapeut und die Eltern das Kind gegebenenfalls dabei, mehr Unabhängigkeit zu erreichen. In der letzten Phase konzentriert sich der Therapeut auf alle Bedenken der Eltern oder des Kindes hinsichtlich der Beendigung der Behandlung und erstellt einen Plan zur Rückfallprävention.
Wenn FBT-BN nicht hilft oder Eltern keine so große Rolle bei der Behandlung spielen möchten, kann der nächste Schritt eine individuelle CBT sein, die speziell auf Essstörungen bei Jugendlichen zugeschnitten ist. Diese Art der CBT konzentriert sich auf die Reduzierung von Diäten sowie auf die Änderung von Verhaltensstörungen und Gedanken in Bezug auf Gewicht und Form. Die Behandlung konzentriert sich auch auf Entwicklungsprobleme und umfasst mehrere Sitzungen mit den Eltern.
Für Erwachsene hat eine verbesserte kognitive Verhaltenstherapie (CBT-E) gemäß den meisten Richtlinien zur Behandlung von Essstörungen und den neuesten Forschungsergebnissen die besten Hinweise auf Bulimie. CBT-E gilt als Erstbehandlung und übertrifft andere Behandlungen in Studien.
CBT-E besteht im Allgemeinen aus 20 Sitzungen über 20 Wochen, und die ersten Sitzungen finden normalerweise zweimal pro Woche statt. Es handelt sich um eine stark individualisierte Therapie, dh der Therapeut erstellt für jede Person eine spezifische Behandlung, die von ihren Symptomen abhängt. CBT-E besteht aus vier Phasen: In der ersten Phase lernen Therapeut und Klient die Bulimie kennen, stabilisieren das Essen und gehen auf Gewichtsprobleme ein. In der zweiten Stufe konzentriert sich der Therapeut darauf, „Bilanz zu ziehen“ oder den Fortschritt zu überprüfen und eine Behandlung für die nächste Stufe zu entwickeln. In der dritten Stufe konzentriert sich der Therapeut auf die Prozesse, die die Krankheit aufrechterhalten. Dazu gehört in der Regel die Beseitigung von Diäten, die Verringerung von Bedenken hinsichtlich Form und Essen sowie der Umgang mit alltäglichen Ereignissen und Stimmungen. In der letzten Phase konzentrieren sich Therapeut und Klient darauf, Rückschläge zu bewältigen und die positiven Veränderungen beizubehalten, die sie vorgenommen haben.
Die meisten Behandlungsrichtlinien empfehlen auch eine zwischenmenschliche Therapie (IPT) als Alternative zur CBT. Untersuchungen, bei denen CBT mit IPT verglichen wurde, haben ergeben, dass CBT tendenziell schneller wirkt, IPT jedoch aufholt und zu erheblichen Verbesserungen und dauerhaften, lang anhaltenden Effekten führt.
IPT basiert auf der Idee, dass zwischenmenschliche Probleme ein geringes Selbstwertgefühl, eine negative Stimmung und Angstzustände verursachen, was dazu führt, dass Menschen Essattacken bekommen und sich auf andere Symptome von Essstörungen einlassen. Dies wird zu einem nie endenden Zyklus, da Verhaltensweisen bei Essstörungen Beziehungen und soziale Interaktionen weiter aufbrechen und Symptome auslösen können. IPT dauert etwa 6 bis 20 Sitzungen und besteht aus drei Phasen.
In der ersten Phase erhalten der Therapeut und der Klient einen umfassenden Überblick über die Beziehungen und Symptome der Person und wie sie sich gegenseitig beeinflussen. In der zweiten Phase konzentrieren sich Therapeut und Klient auf einen Problembereich und auf Behandlungsziele (die zusammen festgelegt werden). IPT umfasst vier Problembereiche: Trauer, zwischenmenschliche Rollenstreitigkeiten, Rollenübergänge und zwischenmenschliche Defizite. Zum Beispiel können sich der Therapeut und der Kliniker auf einen Konflikt mit einem engen Freund und dessen Lösung konzentrieren oder sich darauf konzentrieren, den Übergang vom Beginn des Studiums zu steuern. In der dritten Phase diskutieren Therapeuten und Klienten das Beenden der Behandlung, überprüfen den Fortschritt und ermitteln, wie dieser Fortschritt nach der Therapie aufrechterhalten werden kann.
Darüber hinaus gibt es andere Behandlungen, die für Bulimie vielversprechend erscheinen. Beispielsweise wurde die dialektische Verhaltenstherapie (DBT) ursprünglich zur Behandlung von Borderline-Persönlichkeitsstörungen und chronisch selbstmörderischen Personen entwickelt. Bei der Anpassung an Essstörungen konzentriert sich DBT darauf, Anfälle und Spülungen zu beseitigen und ein erfüllteres Leben zu schaffen. Es vermittelt dem Einzelnen unter anderem gesunde Fähigkeiten zur emotionalen Regulierung und einen ausgewogenen Umgang mit dem Essen.
Eine weitere vielversprechende Intervention ist die integrative kognitiv-affektive Therapie (ICAT), die 21 Sitzungen und sieben primäre Ziele umfasst. Zum Beispiel lernen Menschen mit Bulimie, verschiedene emotionale Zustände zu erkennen und zu tolerieren. eine regelmäßige Essroutine annehmen; sich auf Problemlösungen und selbstberuhigende Verhaltensweisen einlassen, wenn das Risiko für ungeordnete Verhaltensweisen besteht; Selbstakzeptanz pflegen; und verwalten Essstörungen Drang und Verhalten nach der Behandlung.
Medikamente
Fluoxetin (Prozac), ein selektiver Serotonin-Wiederaufnahmehemmer (SSRI), ist das einzige von der US-amerikanischen Food and Drug Administration zugelassene Medikament zur Behandlung von Bulimie. Die Zulassung basierte hauptsächlich auf zwei großen klinischen Studien, in denen festgestellt wurde, dass Fluoxetin Essattacken und Erbrechen reduziert. Dosen von 60 bis 80 mg Fluoxetin scheinen wirksamer zu sein als niedrigere Dosen. Einige Menschen mit Bulimie sind jedoch möglicherweise nicht in der Lage, eine höhere Dosis zu tolerieren. Daher beginnen Ärzte das Medikament normalerweise mit 20 mg und erhöhen die Dosis schrittweise, wenn das Medikament nicht wirkt.
Häufige Nebenwirkungen von Fluoxetin sind Schlaflosigkeit, Kopfschmerzen, Schwindel, Schläfrigkeit, Mundtrockenheit, Schwitzen und Magenverstimmung.
Andere SSRIs gelten als Zweitlinienbehandlungen, es gibt jedoch einige Vorsichtsmaßnahmen. Laut einem Artikel aus dem Jahr 2019 über die pharmakologische Behandlung von Essstörungen gibt es einige Bedenken hinsichtlich einer verlängerten QTc bei Personen, die hohe Dosen Citalopram (Celexa) einnehmen. Auch hier ist es wahrscheinlich, dass Personen mit Bulimie ebenfalls hohe Dosen benötigen. (Ein ungewöhnlich langes QT-Intervall ist mit einem erhöhten Risiko für die Entwicklung abnormaler Herzrhythmen verbunden.) Dies schränkt die Verwendung von Citalopram und möglicherweise Escitalopram (Lexapro) ein.
Es ist wichtig, die Einnahme von SSRIs niemals abrupt abzubrechen, da dies zu einem Abbruch-Syndrom führen kann, das einige Fachleute als Entzug bezeichnen. Dies kann grippeähnliche Symptome, Schwindel und Schlaflosigkeit umfassen. Stattdessen ist es wichtig, dass Ihr Arzt Ihnen hilft, die Dosis des Medikaments langsam und schrittweise zu verringern (und selbst dann können diese Symptome immer noch auftreten).
Die Medikamentenforschung bei Jugendlichen war sehr begrenzt. Nur eine kleine offene Studie im Jahr 2003 untersuchte die Wirksamkeit von Fluoxetin bei 10 Teenagern mit Bulimie. Es stellte sich heraus, dass Fluoxetin wirksam und gut verträglich war. Diese Forschung wurde jedoch nicht wiederholt, und es wurden keine placebokontrollierten Studien durchgeführt. Das Suizidrisiko kann bei SSRIs in jüngeren Bevölkerungsgruppen höher sein. Daher ist es für Ärzte wichtig, diese Risiken sowohl mit Kunden als auch mit Familien zu besprechen und Kunden, denen ein SSRI verschrieben wurde, genau zu überwachen.
Darüber hinaus wurde viel über trizyklische Antidepressiva (TCAs) bei der Behandlung von Bulimie bei Erwachsenen geforscht. Die beste TCA für Bulimie kann Desipramin (Norpramin) sein, da es weniger kardiale Wirkungen, Sedierung und anticholinerge Nebenwirkungen hat (z. B. Mundtrockenheit, verschwommenes Sehen, Verstopfung, Benommenheit, Urinretention). Ältere Behandlungsrichtlinien aus den USA (2006) raten von der Verwendung von TCAs als Erstbehandlung ab, während die Richtlinien des Weltverbandes der Gesellschaften für biologische Psychiatrie von 2011 TCAs empfehlen.
Medikamente können hilfreich sein, sollten jedoch niemals als alleinige Behandlung für Bulimie verschrieben werden. Vielmehr muss es von einer Therapie begleitet werden.
Die Entscheidung, Medikamente einzunehmen, sollte kollaborativ sein. Es ist wichtig, alle Bedenken, die Sie möglicherweise haben, mit dem Arzt zu besprechen, einschließlich möglicher Nebenwirkungen und Abbruchsyndrom (mit SSRIs).
Krankenhausaufenthalt und andere Interventionen
Die ambulante Behandlung ist die Erstbehandlung. Wenn die ambulante Behandlung jedoch nicht funktioniert, die Person selbstmordgefährdet ist, sich das Verhalten bei Essstörungen verschlechtert hat oder medizinische Komplikationen vorliegen, sind möglicherweise intensivere Eingriffe erforderlich.
Es gibt verschiedene Möglichkeiten für intensive Interventionen, und die Entscheidung sollte individuell getroffen werden. Im Allgemeinen hängt die spezifische Intervention von Schweregrad, medizinischem Status, Behandlungsmotivation, Behandlungshistorie, gleichzeitig auftretenden Zuständen und Versicherungsschutz ab.
Für einige Menschen mit Bulimie ist der Aufenthalt in einem stationären Behandlungszentrum für Essstörungen möglicherweise die richtige Wahl. Zu diesen Einrichtungen gehören normalerweise eine breite Palette von Spezialisten - Psychologen, Ärzte und Ernährungswissenschaftler - und Behandlungen - Einzeltherapie, Gruppentherapie und Familientherapie. Einzelpersonen bleiben rund um die Uhr im Zentrum und essen beaufsichtigte Mahlzeiten.
Wenn eine Person mit Bulimie schwer krank ist oder andere schwerwiegende medizinische Probleme hat, kann ein kurzer stationärer Krankenhausaufenthalt erforderlich sein, um sie zu stabilisieren. Wenn möglich, ist es am besten, in einer Abteilung zu bleiben, die sich auf die Behandlung von Essstörungen spezialisiert hat.
Wenn dies als sicher erachtet wird, beginnt die Person mit der ambulanten Behandlung. Dies kann eine teilweise Krankenhauseinweisung (PHP) oder eine intensive ambulante Behandlung (IOP) sein. PHP kann für Personen geeignet sein, die medizinisch stabil sind, aber dennoch Struktur und Unterstützung benötigen, um sich nicht auf Essstörungen einzulassen. In der Regel bedeutet dies, dass Sie etwa 6 bis 10 Stunden am Tag, 3 bis 7 Tage die Woche, in ein Zentrum für Essstörungen gehen. Teilnahme an verschiedenen Therapien wie Einzel- und Gruppentherapie; und die meisten ihrer Mahlzeiten dort essen, aber zu Hause schlafen. IOP beinhaltet die Teilnahme an einem Behandlungsprogramm, das auch verschiedene Therapien umfasst, für mehrere Stunden am Tag, 3 bis 5 Tage die Woche, und das Essen einer Mahlzeit dort.
Selbsthilfestrategien
Wenden Sie sich an seriöse Ressourcen. Zum Beispiel könnten Sie die Bücher auschecken Schlagen Sie Ihre Essstörung und Wenn Ihr Teenager eine Essstörung hat. Bei der Auswahl einer Ressource ist es sehr wichtig sicherzustellen, dass keine Diät oder Gewichtsabnahme empfohlen wird, da eine der beiden Aktivitäten bulimisches Verhalten auslöst und aufrechterhält. (Ein weiteres Schlüsselwort, von dem man sich fernhalten sollte, ist „Gewichtsmanagement“.) In diesem Artikel von Psych Central teilt die Expertin für Essstörungen Jennifer Rollin mit, warum es unethisch ist, Kunden Gewichtsverlust zu versprechen. Rollin teilt auch mehr über diesen Podcast und diesen.
Lernen Sie, effektiv mit Emotionen umzugehen. Wenn Sie nicht in der Lage sind, mit unangenehmen Emotionen zu sitzen, kann dies zu Essstörungen führen. Zum Glück ist das Verarbeiten von Emotionen eine Fähigkeit, die jeder lernen, üben und beherrschen kann. Sie können beginnen, indem Sie einige Artikel (z. B. wie man mit schmerzhaften Emotionen sitzt) oder Bücher über Emotionen (z. Den emotionalen Sturm beruhigen).
Überwachen Sie Ihre Medien. Die Medien verursachen zwar keine Essstörungen, können jedoch die Genesung erschweren und Ihren Wunsch nach Diät und Gewichtsverlust vertiefen. Achten Sie auf die Personen, denen Sie in den sozialen Medien folgen, die Shows, die Sie sehen, die Zeitschriften, die Sie lesen, und andere Arten von Informationen, die Sie konsumieren. Folgen Sie nicht Personen, die für Entgiftungen, Diäten, „Ernährungspläne“ werben und im Allgemeinen das Aussehen auf eine bestimmte Weise verherrlichen. Folgen Sie stattdessen Personen, die einen Anti-Diät-Ansatz verfolgen und sich für Gesundheit in jeder Größe einsetzen.
American Psychiatric Association. (2013). Diagnostisches und statistisches Handbuch für psychische Störungen (5. Aufl.). Arlington, VA: American Psychiatric Publishing.
Anderson, L. K., Reilly, E. E., Berner, L., Wierenga, C. E., Jones, M. D., Brown, T. A.,… Cusack, A. (2017). Behandlung von Essstörungen bei höherer Pflege: Überblick und Herausforderungen. Aktuelle Psychiatrieberichte, 19, 48, 1-9. DOI: 10.1007 / s11920-017-0796-4.
Crow, S.J. (2019). Pharmakologische Behandlung von Essstörungen. Psychiatrische Kliniken von Nordamerika, 42253-262. DOI: 10.1016 / j.psc.2019.01.007.
S. Gorrell, D. Le Grange (2019). Update zu Behandlungen für jugendliche Bulimia nervosa. Psychiatrische Kliniken von Nordamerika, 42, 2, 193-204. DOI: https://doi.org/10.1016/j.chc.2019.05.002.
Hilbert, A., Hoek, H. W., Schmidt, R. (2017). Evidenzbasierte klinische Leitlinien für Essstörungen: internationaler Vergleich. Aktuelle Meinung in der Psychiatrie, 30423-437. DOI: 10.1097 / YCO.0000000000000360.
Karam, A. M., Fitzsimmons-Craft, E. E., Tanofsky-Kraff, M., Wilfley, D. E. (2019). Zwischenmenschliche Psychotherapie und Behandlung von Essstörungen. Psychiatrische Kliniken von Nordamerika, 42, 205-218. DOI: 10.1016 / j.psc.2019.01.003.
Kotler L., Devlin M. J., Davies M., Walsh, B.T. (2003). Eine offene Studie mit Fluoxetin für Jugendliche mit Bulimia nervosa. Journal of Child Adolescent Psychopharmacology, 13, 3, 329–35. DOI: 10.1089 / 104454603322572660.
Nationales Institut für Exzellenz in Gesundheit und Pflege (NICE). (2017). Essstörungen: Erkennung und Behandlung. Abgerufen von nice.org.uk/guidance/ng69.
Pisetsky, E. M., Schaefer, L. M., Wonderlich, S. A., Peterson, C. B. (2019). Neue psychologische Behandlungen bei Essstörungen. Psychiatrische Kliniken von Nordamerika, 42, 219-229. DOI: 10.1016 / j.psc.2019.01.005.
Wade, T. D. (2019). Neuere Forschungen zu Bulimia nervosa. Psychiatrische Kliniken von Nordamerika, 42, 21-32. DOI: 10.1016 / j.psc.2018.10.002.

-signs-your-mother-is-a-covert-narcissist.jpg)